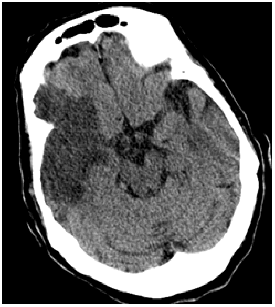
 L’ipertensione cronica è il più importante fattore di rischio nelle emorragie intraparenchimali, che hanno luogo meno frequentemente degli ictus ischemici. Le emorragie di solito sono la conseguenza della rottura di un microaneurisma delle arterie striate. L’esordio è di solito improvviso con cefalea e vomito seguiti da perdita della coscienza, rigidità nucale e grave emiplegia. Uno dei problemi che deve affrontare il medico internista è anche quello della gestione dell’ictus cerebrale. Ora una cosa va detta subito e cioè che il paziente deve giungere all’attenzione del medico, per iniziare la terapia, nel più breve tempo possibile. Una midriasi omolaterale è più frequente nella emorragia. ICTUS EMORRAGICO a differenza dell’ ICTUS ISCHEMICO, esso dipende da un fatto emorragico, cioè dallo spandimento di sangue dentro il parenchima cerebrale per emorragia.
L’ipertensione cronica è il più importante fattore di rischio nelle emorragie intraparenchimali, che hanno luogo meno frequentemente degli ictus ischemici. Le emorragie di solito sono la conseguenza della rottura di un microaneurisma delle arterie striate. L’esordio è di solito improvviso con cefalea e vomito seguiti da perdita della coscienza, rigidità nucale e grave emiplegia. Uno dei problemi che deve affrontare il medico internista è anche quello della gestione dell’ictus cerebrale. Ora una cosa va detta subito e cioè che il paziente deve giungere all’attenzione del medico, per iniziare la terapia, nel più breve tempo possibile. Una midriasi omolaterale è più frequente nella emorragia. ICTUS EMORRAGICO a differenza dell’ ICTUS ISCHEMICO, esso dipende da un fatto emorragico, cioè dallo spandimento di sangue dentro il parenchima cerebrale per emorragia.  L’esordio però talvolta può essere meno drammatico e più graduale se il versamento ematico è contenuto entro il parenchima cerebrale, situazione questa nella quale il liquor può essere limpido e quindi può essere erroneamente fatta diagnosi di infarto ischemico. Del resto i rilievi clinici nelle piccole emorragie sono così simili a quelli dell’ictus ischemico che non si possono distinguere le due cose senza effettuare un esame TC o RMN per identificare l’emorragia.
L’esordio però talvolta può essere meno drammatico e più graduale se il versamento ematico è contenuto entro il parenchima cerebrale, situazione questa nella quale il liquor può essere limpido e quindi può essere erroneamente fatta diagnosi di infarto ischemico. Del resto i rilievi clinici nelle piccole emorragie sono così simili a quelli dell’ictus ischemico che non si possono distinguere le due cose senza effettuare un esame TC o RMN per identificare l’emorragia. In pazienti di età superiore ai 65 anni sta assumendo grande importanza un’altra causa di ictus emorragico, e cioè l’angiopatia congofila, un’alterazione vascolare in cui si deposita amiloide nelle pareti arteriose. Orientano verso questa diagnosi sia un’emorragia cerebrale profonda, sia emorragie multiple, specialmente bilaterali.
Tali pazienti sono spesso dementi e il rapporto tra l’angiopatia amiloidea e la malattia di Alzheimer, nel quale sono pure presenti i depositi vascolari di amiloide, è incerto.
L’emorragia cerebellare è un’emergenza neurologica, poiché l’ematoma può causare la compressione del tronco encefalico e la morte. Segni e sintomi dell’emorragia cerebellare comprendono cefalea acuta, vertigine, atassia, paralisi di sguardo e paralisi facciale. L’asportazione dell’ematoma cerebellare può esitare nella guarigione se è fatta prima che vi sia compressione del tronco encefalico. Fatta eccezione del caso in cui vi sia un ematoma cerebellare, il trattamento delle emorragie parenchimali ha lo scopo di prevenire l’aspirazione orofaringea, controllare l’ idratazione e trattare i problemi medici sottostanti. La probabilità che la pressione endocranica sia aumentata, rende pericoloso abbassare bruscamente la pressione arteriosa, immediatamente dopo un ictus emorragico. Perciò quando la pressione arteriosa è fortemente elevata, i farmaci che permettono un preciso controllo dei mutamenti della pressione sono i più sicuri.
Uno dei problemi che deve affrontare il medico internista è anche quello della gestione dell’ictus cerebrale. Ora una cosa va detta subito e cioè che il paziente deve giungere all’attenzione del medico, per iniziare la terapia, nel più breve tempo possibile. Infatti le linee guida dicono che la terapia dell’ictus ha senso se è condotta entro e non oltre le 3 ore, ma recenti studi sembrano ritenere accettabile anche un lasso di tempo quantizzabile nelle 4,5 ore.
Il tempo è cervello (!), nel senso che ogni 30 minuti dallo stroke:
60 milioni di cellule neuronali si perdono
415 miliardi di sinapsi
357 km di fibre mieliniche
Né più, né meno come se il cervello di colpo invecchiasse di 2 anni in 30 minuti
Esistono a questo scopo, a chiarimento del danno delle aree del cervello che vanno in sofferenza durante un colpo aplopettico; per comodità esse sono indicate in 4 zone, a partire da quella della necrosi, dove il flusso è sceso sotto i 25 ml/minuto ed a seguire le zone di penombra, più in periferia, dove l’irrorazione è migliore, che possono riprendere ad essere riperfuse con adeguata terapia del caso.
 Vi è tutto un algoritmo da intraprendere per avere una risposta terapeutica giusta:
Vi è tutto un algoritmo da intraprendere per avere una risposta terapeutica giusta:
figura1
Le linee guida Spread 2007 affermano che:
• L'approccio clinico al paziente con sospetto ictus cerebrale che arriva in ospedale deve essere rapido e deve comprendere
– un esame obiettivo generale
– un inquadramento neurologico dettagliato
– una valutazione cardioangiologica approfondita.
– È indicato che l'inquadramento neurologico sia effettuato da neurologi specializzati nella gestione dell’ictus o, in assenza di questi, da personale medico esperto.
Classificazione generale delle malattie cerebrovascolari (cfr imaging dell'ictus a cura della dott.ssa A.Garito)
• Malattie cerebrovascolari ischemiche (Improvvisa comparsa di segni e/o sintomi riferibili a deficit focale e/o globale delle funzioni cerebrali, di durata superiore a 24 h o ad esito infausto, non attribuibile ad altra causa apparente se non a vasculopatia cerebrale)
• - TIA (durata dei sintomi < 24 h)
• - Ictus ischemico o infarto cerebrale
• a) in evoluzione
• b) completo (Minor e Major Stroke)
• Emorragia intracerebrale
• - in sede tipica
• - in sede atipica
• Emorragia subaracnoidea
• Ematomi sotto ed extradurali
• Trombosi venose cerebrali
 Le cause della eziopatogenesi della ischemia nel cervello dipendono:
Le cause della eziopatogenesi della ischemia nel cervello dipendono:
• Cause più comuni (TROMBO-EMBOLICHE)
![]() Vasculopatia aterosclerotica
Vasculopatia aterosclerotica
![]() Occlusione delle piccole arterie (TIA o Ictus lacunare)
Occlusione delle piccole arterie (TIA o Ictus lacunare)
![]() Cardioembolia
Cardioembolia
• Cause meno frequenti
![]() Disordini ematologici/emodinamici
Disordini ematologici/emodinamici
![]() Ictus emicranico
Ictus emicranico
![]() Contraccetivi orali
Contraccetivi orali
![]() Farmaci/droghe
Farmaci/droghe
• Cause inusuali
![]() Vasculiti, vasculopatie infiammatorie secondarie (infezioni) e traumatiche (dissezione carotidea), anomalie congenite (MAV, displasia fibromuscolare), vasospasmo
Vasculiti, vasculopatie infiammatorie secondarie (infezioni) e traumatiche (dissezione carotidea), anomalie congenite (MAV, displasia fibromuscolare), vasospasmo
Ma l’ictus nel 15% dei casi riconosce anche un insulto emorragico, cioè l’emorragia cerebrale che determina uno stravaso ematico in sede intra o extraparenchimale, per rottura di un vaso con spandimento di sangue nel parenchima e, dunque, danno ed infarcimento emorragico. Alla tac tale lesione è subito evidenziata come area iperdensa, cioè si vede “bianca”. Negli altri 85% dei casi, l’ictus è sempre ischemico, cioè dipende dalla mancata perfusione ematica dei tessuti e si associa ad un’area ischemica infartuale centrale con aree di edema perilesionale. In genera alla sua genesi concorrono le placche presenti nei tronchi sovraaotici, cioè i vasi che hanno origine dall’arco dell’aorta, che a mò di manico di ombrello, parte dal ventricolo sinistro ed, appunto, dalla sua curvatura da origine ai vasi che irrorano il cervello. Ebbene, accade che nelle zone dove i vasi sono soggetti ad insulto pressorio e a danneggiamento di parete si formino le placche e gli ateromi (cfr sviluppo di una placca, la cui genesi è simile anche per le arterie coronarie).
A tale scopo le linee guida spread 2013 consigliano di:
• definire il più accuratamente possibile (approssimazione ±30 min) l'ora di esordio dei sintomi;
• definire che la causa del deficit neurologico sia di natura vascolare;
misurare la gravità del quadro clinico (mediante l'uso di scale neurologiche quali la National Institutes of Health Stroke Scale o la Scandinavian Stroke Scale) a fini prognostici e del monitoraggio clinico successivo
Ai fini dell’inquadramento clinico di un ictus è fondamentale conoscere i segni; vediamoli:
I Criteri dello studio TOAST ai fini fiso patogenetici di un ictus prevedono di ricercarne la causa in:
Aterosclerosi dei grossi vasi
Cardioembolia (possibile/probabile)
Occlusione dei piccoli vasi
Ictus da cause diverse
Ictus da cause non determinate
-
Identificazione di 2 o più cause
Valutazione negativa (criptogenetico)
Valutazione incompleta
-
Le sedi di lesione sono a partenza dall’atrio di sinistra che nella fibrillazione atriale è luogo di partenza degli emboli, cioè dei coaguli che passano nel ventricolo corrispondente e vengono “catapultati” dalla corrente ematica nei tronchi sovraortici. Ancora le carotidi stesse sono, come avevamo detto poc’anzi, sede di stenosi importanti e di placche ateroma siche, che ulcerandosi diventano “instabili”, cioè si rompono ed inviano materiale trombotico in circolo.
 Ovviamente la diagnosi strumentale di un ictus deve essere condotta al più presto e servendosi delle tecniche più sofisticate e, comunque, anche di quelle possibili e presenti anche negli ospedali di periferia.
Ovviamente la diagnosi strumentale di un ictus deve essere condotta al più presto e servendosi delle tecniche più sofisticate e, comunque, anche di quelle possibili e presenti anche negli ospedali di periferia.
• La TC cerebrale senza contrasto è indicata in urgenza è indicata il più presto possibile dopo l’arrivo in PS (e comunque non oltre le 24 ore dall’esordio clinico) per:
– la diagnosi differenziale fra ictus ischemico ed emorragico ed altre patologie non cerebrovascolari;
– l’identificazione di eventuali segni precoci di sofferenza ischemica encefalica.
– La ripetizione della TC senza contrasto è consigliabile entro 48 ore e comunque non oltre 7 giorni dall’esordio, ed è sempre indicata nel caso di ictus grave, progressivo e qualora si ritenga necessario un chiarimento diagnostico-prognostico.
• Alla TAC encefalo oggi si associa la Risonanza Magnetica Nucleare, una tecnica che se affidata a mani esperte può portare molto frutto ai fini diagnostici, per esempio per discernere se una lesione è perfusionale e, dunque, trattabile con terapia fibrinolitica o diffusionale.
• La RMN con sequenze pesate in diffusione e perfusione o la TC perfusionale consentono un più accurato inquadramento patogenetico e prognostico ed una migliore selezione dei pazienti per terapie specifiche della fase acuta.
• L’ideale sarebbe, ma sono solo sogni, almeno per le realtà che vivono i medici di trincea, avere uno stroke unit a disposizione, insomma una sorta di struttura simile alle emodinamiche cardiologiche dove i soggetti con ictus possano essere trattati repentinamente, nell’arco delle fatidiche 3 ore e con mezzi adeguati al caso. Si tratta di unità con 4-16 posti letto, attrezzate ad hoc, con personale addestrato ed infermieri che seduta stante eseguono indagini del caso di primo livello e tracciato ecg,
In particolare l’infermiere della Stroke Unit si deve occupare, secondo le linee guida, di:
• Segni vitali (PA, respiro, temperatura)
• Accesso venoso e prelievo (emocromo, elettroliti, coagulazione)
• Glucostix: per trattare eventuale ipo/iperglicemia
• ECG (eventuale aritmia)
• Prevenzione complicanze
• piaghe da decubito,
• disfagia con ab ingestis,
• infezioni,
• disfunzioni vescicali.
| Naviga negli articoli | |
 Bulimia nervosa
Bulimia nervosa
|
Ischemia cerebrale, è una mancanza del necessario apporto di sangue

|
|
|



























 Ciao, sono Luigi ed ho 24 anni. Io e la mia ex ragazza (mi fa strano chiamarla così) ci siamo conosciuti da sempre e quasi 5 anni fa abbiamo capito che tra noi c'era qualcosa di più. Per entrambi si è trattato della prima storia seria, ed è stato un rapporto bellissimo, basato su di una stima e fiducia totali, due anni a 700km di distanza e poi 3 nella stessa città, mai una crisi o una litigata degna di questo nome.
Ciao, sono Luigi ed ho 24 anni. Io e la mia ex ragazza (mi fa strano chiamarla così) ci siamo conosciuti da sempre e quasi 5 anni fa abbiamo capito che tra noi c'era qualcosa di più. Per entrambi si è trattato della prima storia seria, ed è stato un rapporto bellissimo, basato su di una stima e fiducia totali, due anni a 700km di distanza e poi 3 nella stessa città, mai una crisi o una litigata degna di questo nome.














